多法人・多職種連携力で高齢糖尿病患者の入院”ゼロ”へ (秋田・由利本荘市)【後編】

秋田県南西部の由利本荘市で谷合久憲医師が担当医を務めるJA秋田厚生連由利組合総合病院の糖尿病代謝内科では、ここ数年の間に入院患者数が減少している。その背景にはMCSでつながり地域の在宅医療を支える、多法人・多機関の連携の会の存在があった。前編では入院回避の事例をいくつか見てきたが、後編では糖尿病の重症化予防や減薬につながった事例について紹介していく。
訪問薬剤師の介入で患者の行動変容をキープ、糖尿病の重症化を防いだ
糖尿病の重症化予防は、厚労省も喫緊の課題の一つとして挙げており、各自治体で様々な取り組みがなされているが、あまり効果が上がっていないのが実情だ。理由のひとつに、どんなに病院で食習慣や運動習慣の指導をしても、在宅では患者本人の行動変容を維持するのが困難ということがある。ところが、谷合氏が担当する患者の中には次のような成功事例があるというから興味深い。
患者は81歳の男性、糖尿病と診断されてからHbA1cが8%未満になったことがなかった。2017年9月に日本調剤本荘薬局の薬剤師・八鍬紘治氏が谷合氏とMCSで連携しながら訪問薬剤指導を開始、月1回の訪問指導を続けた。薬剤師が介入して、いくつか問題点が見えてきた。未開封のインスリンが室温で保管されていたこと、塩分過剰の状態だったこと、そして食事回数が1日2回だったことだ。そこで注射薬の適正指導を行い、減塩と食事回数を1日3回にするよう指導。訪問時にはバイタルサインの確認を行い、逐一MCS にアップしていった。無自覚性低血糖の可能性があったため、低血糖について患者と家族に理解を促した。その結果、患者と家族の塩分や低血糖に対する認識が向上、塩分・食事回数・インスリン保管ともに改善し、訪問指導開始時点では9.9%だったHbA1cの数値が、7カ月後には6%台にまで下げることができた(下図参照)。
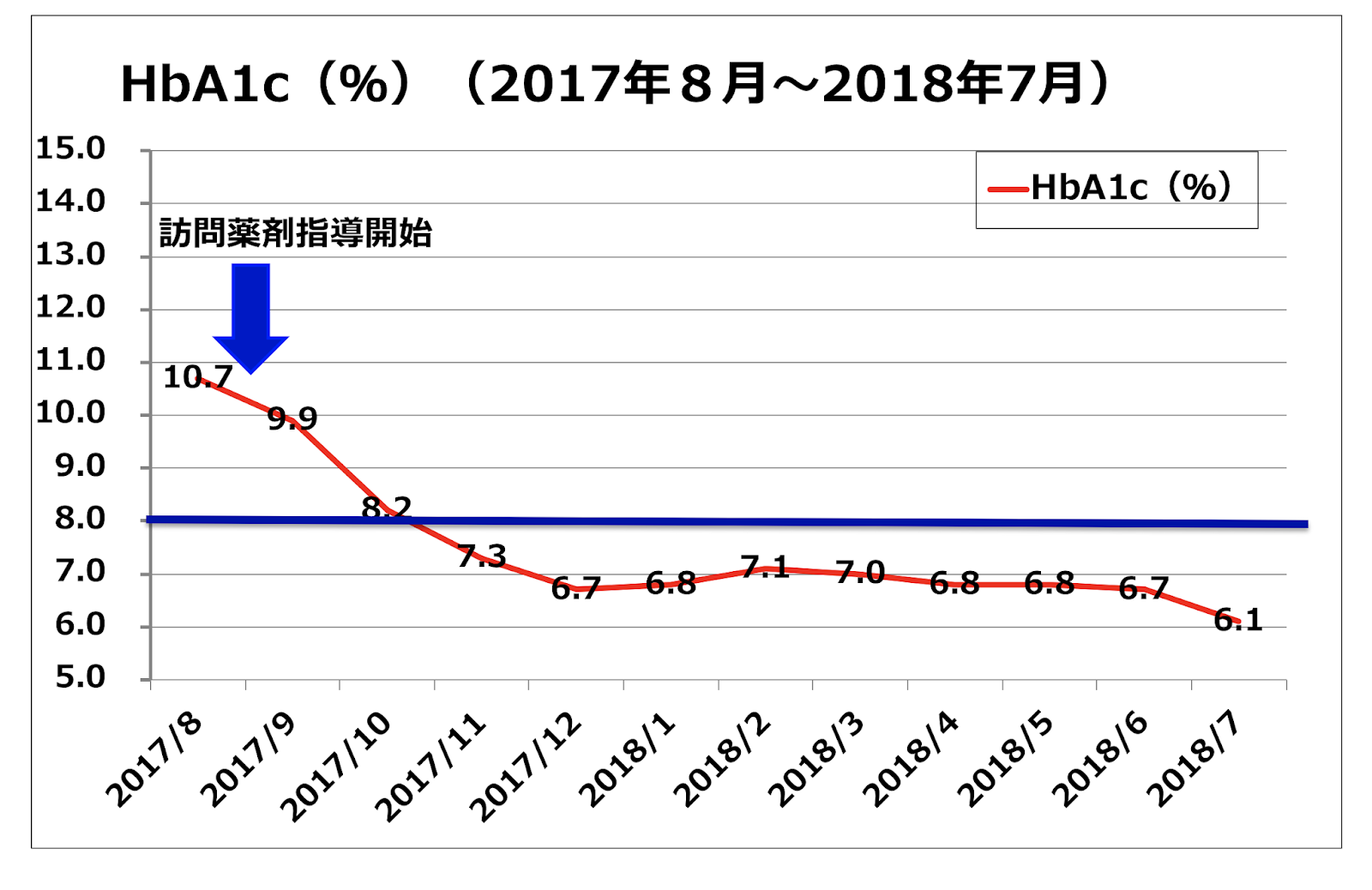
「薬剤師は、まず腎機能に対して塩分指導をしています。それから医師でも気付きにくい無自覚性低血糖について指摘してくれました。また、訪問時に残薬チェックをしっかりしてくれていたので、患者が抗不安薬を服用していたことも発覚。その薬のために認知機能が低下していたのですが、それを知らなければ認知症の薬を処方してしまうところでした」。そう谷合氏が話すように、このケースでは、八鍬氏が薬剤師であり、かつ糖尿病療養士の有資格者であることが有利に働いたといえる。

「谷合先生が薬剤の変更理由などを具体的にMCSに記載してくれたので、私も患者に合ったやり方で具体的な服薬指導を行うことができました。一般的に調剤薬局の場合は処方箋だけを見ての調剤、指導することになるので、そこが全く違います。それから先生と私の考え方が一致したところで対応できたので、患者が混乱をきたすこともなかった。それも先生とのコミュニケーションが取れていたからできたことです」(八鍬氏) この患者はアルコール摂取の悪影響も出ていたというが、最終的には飲酒をほとんどしなくなったという。八鍬氏がMCSに足のむくみの報告をアップしたことからアルコール摂取の影響を疑い、指導に繋がったことが功を奏したようだ。

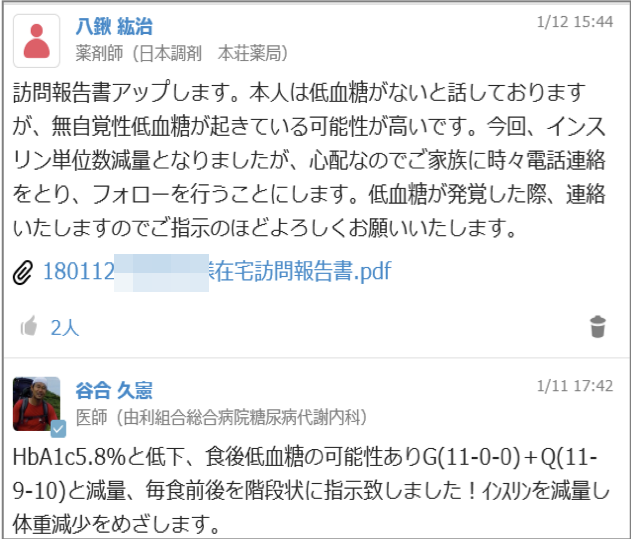



もう一つ、在宅で血糖コントロールを行った88歳男性のケースでは、MCSのやり取りの中で谷合氏が味覚低下による過食の可能性を疑う。以後、口腔ケアから買い物状況のチェックまで行い、症状の改善につなげた。1日のうちに医師、薬剤師、訪問看護師、歯科衛生士が患者を訪問しており、まさに総力戦による対応の好例といえるだろう。患者の行動変容をもたらし、それを維持することは容易ではないが、これらのケースが成功した鍵はやはり専門性の高い多職種との連携だと谷合氏は考えている。
「糖尿病の重症化予防について言えば、病院で解決できるのは7〜8割ぐらい。残りの2〜3割を埋めてくれるのが、実際に患者の状態を見に行くことができる訪問薬剤師や訪問看護師なんです」。実際、73歳男性のケースでは訪問薬剤師が毎週通いつめることで、Glp-1製剤の自己注射を指導し年間の医療費が500万円と指摘されている透析導入を回避した症例も経験している。
医師と薬剤師がMCSで繋がることで、必要のない薬が減らせる
谷合氏は、担当する多くの患者について減薬を実践しており、中にはポリファーマシー患者も含まれる。患者や家族から減薬を希望されるケースも少なくない。病院で複数の科を受診している患者の場合、それぞれの科の担当医がお互いの処方の内容を共有していないため、大量の薬が処方されることになり、中には禁忌薬が重ねて出されるケースもある。そうした患者の薬の内容を、まず谷合氏のもとに集約する。それからMCSで薬剤師と相談しながら徐々に減らしていくというやり方だ。
ある患者の場合は処方箋が4枚、少なくとも16剤処方されていたのだが、MCSで調剤薬局の薬剤師に連絡を取り、その日のうちに2剤減らしている。減薬の難しいところはその後のフォローと評価が必要という点で、医師だけでは物理的に不可能だが、薬剤師との連携をスムーズに行えば可能になる。減薬後の4週間、患者の様子を1週間ごとに薬剤師がチェックしてMCSにアップし、それを医師が確認して検討すればいい。このステップを重ねて徐々に薬を減らしていく。

どの薬から減らすかといった減薬のプランは薬剤師が提案するのだが、これを医師に伝えるというのが普通はなかなかできない。というのも、診療で忙しい医師に薬剤師が電話して伝えるのは難しいことが多いし、セキュリティの観点からファクスはNG。それがMCSなら簡単に行えるというわけだ。
「ポリファーマシーについては厚労省も非常に問題視していて、減薬に対しては点数もつけているし、減らし方のガイドラインなども出しています。それなのになかなか進まない原因はいくつかあって、まず薬剤師が医師に連絡を取れないこと。それから医師が減薬後のモニタリングをするのが困難であること。それがMCSを使えば両方とも解決できてしまう」(谷合氏)
それからもう一つ、現状では病院の持っている患者のデータを薬剤師が見られないということも、適正な減薬を困難にしている。本来は腎機能のデータがないと薬剤師は正しい判断ができないはずだ。そこで谷合氏が関わったケースでは、患者の了解を得て、まず腎機能、身長、体重のデータを薬剤師と共有する。
こうして由利組合総合病院では減薬の実績を出しているが、実際のところ専門外の薬を減らすのは相当のリスクがあるため、開業医ではこうした対応をするのは難しい。その点、多くの専門科がある基幹病院なら、他科の医師への確認も容易にできる上、何かあれば入院による経過観察も可能なので取り組みやすいといえるだろう。



顔の見える関係+MCSで、より機能的なネットワークが生まれる
前後編の2回にわたって見てきたように、この地域では、我が国の現代の医療が抱える様々な問題を、多職種の連携によって解決すべく前向きに取り組み、一定の成果を上げている。今回の取材では、そこでMCSがどのよう活用されているか、その一端をうかがい知ることができた。最後に、MCSについての現場の声をいくつか改めて紹介してみたい。
「一番便利だと思ったのは、法人の異なるスタッフ同士で気兼ねなくやりとりができるところです。違う会社の栄養士さんなどに、タイムリーに希望を伝えたり相談したりできるのは助かります」(みんなのまち岩城 看護師・佐藤氏)

「MCSではメンバーの中できちんと情報が守られているという前提があるからですが、例えば検査結果などの必要な情報を、たとえ過去に遡ってでもお互いに提供し合えるのがいいです。これまでは、少しでもタイムラグが生じて直接の付き合いがなくなってしまうと、個人情報の壁があって、お互いの情報提供が簡単にはできなくなっていました。気軽に『あの時はどうだったのですか?』と書き込むと、それに対してすぐに答えてくれる。それが他のツールではできないことだと思いました」(わかば訪問看護ステーション 看護師・堀尾氏)

「在宅医療のチームメンバーであってもMCSに入っていない職種のスタッフもいます。そういうスタッフには私が間に入って電話や書面でやりとりをする。従来の連絡方法と併用しながらでもMCSは十分に活用できます」(ケアマネ・水谷氏)

この地域の多職種ネットワークはMCSから始まったわけではない。こうした連携を大切にやっていかないと、医師も看護師も減る一方で医療が立ち行かなくなってしまうという危機感から、顔の見える関係作りを意識的に行ってきたことがベースにある。ここ5年間は少なくとも月1回、顔を見て付き合ってきたからこそ、だれもが遠慮なくものを言えるフラットな関係性ができたと言っていい。そこに、MCSが導入されたからこその本領発揮である。
キーパーソンとしての谷合氏の存在は大きいが、強く感じたのは関わっている多職種メンバー一人一人の意識の高さだ。各種の勉強会や講習会といった情報の共有、参加の呼びかけ、各コメディカルの分科会などにもMCSを利用しているという。今後もさらにスキルアップして地域医療を担っていくことだろう。
この記事のポイント!
・秋田県由利本荘市の多職種連携の会では、カンファレンスと懇親会を月1回開催。顔の見える関係とICTを駆使したチームワークにより、入院患者数の削減や減薬などを実現
・在宅でも認定看護師などの専門的なコメディカル(医療従事者)を配置するなど、病院と遜色のない医療提供により、由利総合病院における糖尿病患者の入院平均日数は全国平均のほぼ半分に
・糖尿病の重症化予防では在宅による行動変容の維持が大きな課題だが、MCSを活用した多職種連携によって適切な生活改善指導や服薬指導が行えるように
・基幹病院の医師と薬剤師がMCS上でスムーズに連携することによって、減薬の検討が可能に
取材・文/金田亜喜子、撮影/髙橋亨




