在宅緩和ケアの病診連携・多職種連携、開業25年の変化と進化(栃木・真岡市)

栃木県真岡市で在宅医療を行う趙達来医師。1997年から”在宅ネットワーク栃木”を通じて多職種連携を啓蒙し、2014年から栃木県医師会統一医介連携ネットワークシステム「どこでも連絡帳(MCS)」の現場活用に率先して取り組んできた。これまで149名の患者に対してMCSを活用し、利用データの分析も進めている。「とりわけ在宅医療を支える多職種連携にはICTツールの恩恵は多大で、その活用は欠かせない」と語るその背景を聞いた。
外来の出前の“往診”から、病院と同等の医療を提供する“在宅医療”へ
真岡西部クリニックは今から25年前の1993年に開業したが、「当時は在宅医療の黎明期で、在宅は一種の”すきま産業”だった」(趙氏)という。
「その頃は”第三の医療”とも呼ばれており、地域の開業医がかかりつけの患者さんやその家族に乞われて往診していました。交通手段がなくて外来に来られない患者宅を医師が訪問していた“外来の出前”だったのです。マイカーブームの到来と病院医療の高度化によって、昭和50年代に病院死が在宅死を逆転、開業医も専門医志向となり、次第に往診に取り組む開業医が減少しました。しかし、私は家庭医として開業したので、迷いなくこの伝統的な往診スタイルで始めました」
そんな中、転機が訪れる。
「開業2年目のことです。末期の肺がん患者さんのご家族から、『病院の外来で痛みが辛いと訴えたが “痛みは我慢するしかない”と言われた。何とか痛みを取る方法はないか』と私に相談がありました。当時はがん性疼痛に対してはモルヒネ徐放剤または坐薬しかなく、それが効かなければ病院から帰れない時代でしたが、この話には衝撃を受けました。麻酔科医として病院に勤務していたとき、外科医から末期がんの患者さんの神経ブロックを頼まれた経験があったので、早速外来にストレッチャーで運んでいただいて胸部持続硬膜外ブロックを行いました。その後、モルヒネ坐薬と併用して亡くなられるまでの2カ月ほどを在宅で過ごすことができました。ちょうど桜の咲く頃で、花見代わりにご家族が部屋の中に飾った桜の花が印象的でした。これがまさに在宅医療なのだと感動しました。これをきっかけにして、”最期は在宅で過ごしたい”というがん終末期の患者さんとのおつきあいが始まったのです」
当時は終末期の在宅医療は、病院で亡くなるのが当たり前。病院と在宅医の連携も十分にできていなかった。「末期がんの患者さんが自宅に帰るのは不可能」と考える病院職員が多く、当院の年間の在宅での看取り数は5~6件程度だったという。その後、通院ができない高齢者を診る「往診」スタイルに加えて、末期がんの緩和ケアを行う在宅医療への取り組みを強化する。
1997年、趙氏は小山市のおやま城北クリニック院長(当時)の太田秀樹氏(現:医療法人ASMS理事長)と “在宅ケアネットワーク栃木”を立ち上げて多職種連携を推進するとともに、2008年に在宅支援診療所と同時に制度化された、在宅医、訪問看護師、ケアマネ、薬剤師などが参加する退院前カンファレンス(退院時共同指導)に力を入れるようになる。入院医療から在宅医療へスムーズに繋げるためには、”できるだけ早期からの顔の見える連携”が重要であると感じていたからだ。病診連携・多職種連携に力を入れることで、末期がん患者の在宅での看取りのケースも徐々に増え、現在は年間30名を数えるまでになった。

パソコン通信時代に画像電送方法を模索、「どこでも連絡帳(MCS)」に驚き
一方、在宅医療でより医療度の高い患者と接する機会が増えてくると、趙氏は訪問看護師からの情報伝達に「もどかしさ」を感じ始める。外来の合間に飛び込んでくる電話・ファクスでは正確なニュアンスがつかめなかったり、情報がタイムリーに伝わらなかったりしたためだ。「自分が行けば済むことではあるが、訪問しなくても情報を得ることはできないかと思案するようになった」という。
趙氏は、インターネットが普及する前の1980年代に、音響カプラーやモデムを使ったいわゆるパソコン通信を趣味としており、1990年代後半にデジカメと携帯電話を接続して画像を電送する実験を大手情報機器メーカーと行ったことがあった。
「言葉では伝えにくい、褥瘡の状況なども画像なら一瞬でわかります。まさに百聞は一見にしかずでした」。しかし、パソコン通信での画像の電送は今とは比較にならないほど煩雑で、訪問看護師が使いこなすにはハードルが高過ぎたため、実用化には至らなかった。
その後、栃木県医師会が「医介連携ネットワークシステム構築研究会」を設立。2014年からMCS(メディカルケアステーション)をベースとした医介連携ネットワークシステムの実証実験を開始、多職種間の情報共有にその有用性が確認されると、『どこでも連絡帳』と名付けて栃木県医師会統一のツールとして採用することになった。県医師会常任理事の長島公之医師(長島整形外科院長、日本医師会常任理事)の紹介でMCSを知った趙氏は、「自分が若い時に取り組んだ電送法とは比較にならない簡単さ。必要十分な機能が搭載されており、昔やりたかったことが実現されていて興奮した」と、早速2014年10月から利用を開始した。
「実際に使って感じたのは、医療現場のニーズを理解したうえで開発されている、ということでした。例えば、MCSでは患者側、医療介護側にタイムラインが分かれていてそれぞれ参加するメンバーを招待・制限できる。さらに、患者側タイムラインに切り替えようとすると、“患者表示の切り替え:患者本人と共有中の画面に切り替わります。送信内容にご注意下さい”と警告メッセージが表示されるので、都度ワンクリックする手間はありますが、医療職同士でのやり取りや情報を誤って患者側に書き込むことが防げます。また、MCSは”保管”ボタンで個別の患者さんのタイムラインの記録をアーカイブ化して保存しておくことができます。在宅医療を終了した患者のタイムラインには、その患者の貴重な療養の軌跡が記録されているので、保存されたタイムラインは振り返りやデスカンファ、学会発表の際にいつでも呼び出すことができます。いずれも現場への細かい配慮を感じました」
連携ツールの普及で大切なのは「強制」ではなく「気づき」
MCSの活用では、その利便性を知った医師が多職種に利用を勧めるケースがある。趙氏は「多職種への普及には忍耐が必要だ」と語る。例えば訪問看護師の場合、訪問看護ステーションの管理者(所長)が率先して使ってくれれば普及は速やかだが、そうでない場合も少なくない。ケアマネの場合はさらにハードルが高く、所属する組織が”どこでも連絡帳”の使用を認めない限り利用されないのが現状だ。一度でも参加すればその良さを実感できるが、どうやって参加してもらうかに苦労したと言う。その壁をどう克服したのだろうか。
「MCS利用を避ける背景には、”従来の方法で十分間に合っている。新規の技術を利用するのは面倒だとか、実際には問題とならないのに個人のメールアドレスを開示したくない”などの意識や誤解があると考えられます。私は理事として携わった在宅医療連携拠点強化事業を利用して、研修会や勉強会を頻繁に開催し、食わず嫌いをなくすように努めています。また、年間20件ほどの退院前カンファレンスの際にはケアマネさんに”どこでも連絡帳”の使用を必ずお願いしています。『今はICTの時代。医療介護職がこうしたツールを使うのは当たり前のこと。加えて患者・家族がそのタイムラインに参加するのがこれからのトレンドです。患者や家族が私と繋がるのに医療・介護職が参加しないということはあり得ないでしょう』とお伝えしています」
また、次のように付け加える。
「各専門職が患者宅を訪問した際に、患者の状態を速やかに報告し、適宜、質問や提案を行うことで、医師は患者の症状変化をタイムリーに捉えられるようになる。結果として症状変化への迅速な対応が可能になり、少ない医療資源であっても医療の効率化・質の向上が図れるようになるのです。また、多職種との連携という視点で捉えた場合のメリットも大きい。各職種の専門性を踏まえた書き込みから、今後の治療・介護方針が決まり、それが即座に全員に周知される。在宅チーム全員参加のカンファレンスがオンライン上で行われることで、在宅医療に携わる多職種の教育・育成に繋がります」
ただ、趙氏は、訪問看護師や介護職にMCSへの書き込みを“強制”することはしない。利用を尻込みする人たちに対しては、「”リードオンリー”でよいから参加して、タイムラインの書き込み見ているだけで十分です。必ず次に繋がる”気付き”を得ることができるから」という言い方が効果的だと言う。

「多職種連携をスムーズに行うためには、各職種の専門性を尊重することが大切です。けっして医師による上から目線の指示であってはならない。逆に、医師がカバーしきれないことについて、それぞれの専門性を引き出すような質問を投げかけたり、要望をリクエストしたりすることが大切です。”ベッドを手配した””訪問入浴を手配した”という最初は事務的だったケアマネの書き込みも、”今後のケアプランはどうなっていますか”といった質問を投げかけると、待っていました!とばかりに、”現状は体圧分散マットですが、ベッドからの離床がなく褥瘡ができ始めているからエアマットに変更します。よろしければ明日交換するよう手配します”という積極的な書き込みに変わります。そのうち、”前回は浴槽台に座る練習として28cmの高さまで可能でしたが、今日は実際に浴槽の中で行って25cmに座れました””臀部を持ち上げて負荷を軽減してあげるサポートは必要ですが、現在の浴室の手すりで行えました”などと、リハビリスタッフも書き込んでくれるようになります」
在宅チームの多職種がそれぞれの専門性を自覚し自発的に書き込むようになる、その成長のプロセスが重要だというのだ。現在では、ほぼすべてのケースでケアマネが参加し、タイムラインに情報を書き込んでいる。そして、タイムラインの参加者は、他職種からのリクエストに応えて書き込みするうちに、自然に在宅療養がスムーズに進んでいることに気づくのだ。MCSによって「多職種がつながり、一つのチームになる。気配り・目配りできるサービス提供が患者・家族の在宅医療満足度につながる(趙氏)」ことが最終的な目標だと言う。
3年半で149名の患者にMCSを活用。がん末期の多職種連携に欠かせない役割
真岡西部クリニックでは、2014年10月から2018年5月末までの3年7カ月間に、149名の患者のケースでMCSを活用し、現在は22名の患者で利用している。これまで、連携した訪問看護ステーションは10事業所、調剤薬局は9事業所。疾患別の内訳は、肺癌19例、胃癌17例、泌尿器癌14例、大腸癌11例などで、悪性腫瘍(肉腫)の末期がんの症例が112例と全体の3/4を占めている。各年度のMCS使用期間は、2014年は平均16日だったのが、年度を追うごとに増加し、2018年(5月末まで)は253日に及んでいる。それに伴って、MCSへの参加人数、投稿数なども年々増加傾向にある。常に利用が進化し続けている状態だ。
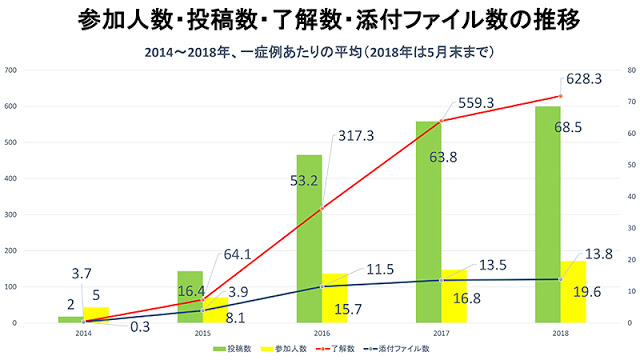
また、参加人数の伸び以上に、投稿数や”メッセージ了解”数は大幅に増えており、参加者がMCSに慣れるにつれて、コミュニケーション頻度がより増加していることがわかる。149例のメッセージのやりとりを分析すると、がん末期患者の場合は、導入期は投稿数が多いが、病状が安定してくると減少してくる。病状が変化した時や看取り時期にはまた投稿数が増えるという傾向が見られることもわかった。
迅速な症状対応と家族との繋がりで、在宅医療の中断を未然に防ぎ、看取り率が上昇
患者側タイムラインへの参加は奨励されており、ほとんどのケースで同意が得られているという。患者本人が参加する例はまだ少ないが、骨盤骨肉腫で亡くなられた40代の患者では、意識がなくなる寸前までタイムラインに積極的に日々の症状の変化や疑問点を書き込んでいたという。
「まだお若く、末期状態にあっても悲観的にならず前向きな姿勢を貫いていた方でした。つながっている安心感という意味も大きいでしょうが、ご自身が直接不安や心配な症状を私たちに書き込むことで家族に余計な心配をかけない様にしたかったのではないかと思います」

MCSを使って具体的にどんなやりとりがなされるのか。前立腺がん末期の70歳代患者のケースで見てみよう。このケースでは病院からの退院前にカンファレンスを実施し、翌日から「どこでも連絡帳(MCS)」でスレッドが作成された。

導入期には、訪問看護師、ケアマネ、緩和ケア支援看護師、退院支援看護師、そして医師(趙氏)からタイムラインに頻繁にメッセージがやりとりされる。療養環境の整備が必要なためだ。


安定期に入ると、タイムラインには腎ろうを作るかどうかで迷う患者・家族の心の揺れ動きが記録される。医師から家族に対して行った説明内容も記され、多職種がそれを共有していることがわかる。


終末期のタイムラインでは、訪問看護師からのバイタルサインの報告を受け、医師が急変時の対応を準備する様子、そして最期を看取る様子などが残されている。

「奥様から、本当に在宅は不安だったけれどしっかり支えてもらって感謝しています、とのお言葉を頂きました」という医師からのメッセージによって、この症例に参加したチームの全員が、これまでの関わりを振り返り、苦労が報われる充実感を持つことができたという。
「特にがん末期の患者さんでは導入期および終末期には多職種での速やかな情報共有が非常に重要です。最初は使用に戸惑いのあった事業所でも、慣れてくるに従い定時訪問や状態変化の報告、疑義内容の質問など積極的に書き込みするようになります。むしろケアの難しいケースであればあるほど、MCSは威力を発揮するのではないでしょうか」(趙氏)

「変化が早く、疼痛コントロールの難しい症例であっても、MCSでの書き込みを読めば、バイタルサインの変化だけでなく、ご家族の揺れ動く心情などの情報共有もできます。それを踏まえて在宅医療を担うことこそが”患者に寄り添う在宅医療”なのです。MCSはネット環境さえあれば移動中の車内でも使えます。メッセージのやりとりや読むことの負担を懸念する声もありますが、情報共有をカンファレンスを招集して行う手間と、好きな時間に読んで電子カルテにコピペできる利便性を比べれば、どちらが効率的かは自明だと思います。そういったツールを使わないのは、”すぐに見えなくても、すぐにわからなくても気にしない”のに等しく、質の高い在宅医療を効率的に提供することは困難です」と、趙氏は断言する。
MCSがサポートする非がん慢性疾患の在宅医療への期待
「非がん慢性疾患患者であってもMCSの有用性は変わらない。画像共有が簡単にできるからだ」と趙氏は言う。
「例えば在宅への移行が難しいとされている末期の慢性心不全のケースですが、私たちは日々の食事内容の写真を多職種で共有することで、療養状況を判断することができます。単に“今日はうどんを食べた”という書き込みよりも、実際のうどんの写真の方が、量も質も一目瞭然です。さらに経時的に把握できれば病状の判断の参考にもなる。MCSは管理栄養士が在宅に栄養指導に入る際のサポートツールになると感じています」

「緊急を要する場合は電話が優先です。しかしそれ以外の、情報共有のしやすさ、記録内容の正確さでは圧倒的にMCSが便利です。ファクスは誤送信のリスクがありセキュリティを担保できないし、写真すら送れません。MCSは文書・写真はもちろん動画も送れます。在宅医療を支える多職種の仲間には、ぜひとも体験してその良さを知ってほしいですね」従来の電話・ファクスによるコミュニケーションと比較した場合の、MCSの有用性について趙氏の答えは明確だ。

最後に趙氏は、MCSがもたらす成果についてこう述べる。
「患者家族が病状変化や介護負担で肉体的・精神的に疲弊し、在宅医療が中断するケースはよくあります。しかし、MCSでチームの症状対応力が高まり、患者と家族の想いに近づくことができれば、結果的に患者家族のCS(顧客満足度)が向上し、中断率が下がることになります。私自身、MCSを使うようになってから患者さんを最期まで在宅で看取れるケースが、2014年以前と比べほぼ倍増の30件へと増え、そして単に数だけでなく在宅看取り率を見てもここ2年間はほぼ90%と高い水準で推移しています。この看取り率は在宅医療に関わる多職種にとってはある意味”勲章”のようなもので、自分たちが提供した医療と介護サービスできちんと最期まで対応できた”証”です。MCSと出会って私の在宅医療は新次元に進化しましたし、間違いなくこれからもずっと使い続けると思います」
この記事のポイント!
・趙医師は、1990年代後半にデジカメと携帯電話を接続して画像を電送する実験を行ったが実用化には至らなかった。”どこでも連絡帳(MCS)”に出会って以降、積極的に医療者や患者家族の参加を促している
・各専門職が患者宅を訪問した際、患者の状態を速やかに報告し、質問や提案を行うことで、医師は症状変化をタイムリーに捉えられる。結果として迅速な対応が可能になり、少ない医療資源であっても医療の効率化・質の向上が図れるようになる
・がん末期の患者の場合、在宅導入期および終末期には多職種での速やかな情報共有が非常に重要。ケアの難しいケースであればあるほどMCSは威力を発揮する
・変化が早く、疼痛コントロールの難しい症例であっても、MCSでの書き込みを読めば、バイタルサインの変化だけでなく、家族の揺れ動く心情などの情報共有もできる
取材・文/馬場美由紀、撮影/千々岩友美




